Czym jest łokieć tenisisty?
Dolegliwość potocznie nazywana łokciem tenisisty, błędnie kojarzy się tenisem. W rzeczywistości jest to entezopatia mięśni prostowników nadgarstka, czyli zmiany przeciążeniowe przyczepów ścięgien do kości. Zmiany te powstają w wyniku nakładających się na siebie mikrourazów. Pacjenci przeważnie wskazują na związek bólowy z pracą bądź treningiem fizycznym, który wymusza odwracanie i nawracanie przedramienia oraz wyprost w stawie nadgarstkowym. Siła mięśniowa w ręku jest osłabiona, pojawia się ból towarzyszący prostowaniu nadgarstka i palców oraz szybkie męczenie ręki.
Łokieć tenisisty – przyczyny
Jeszcze kilka lat temu uważano, że łokieć tenisisty jest schorzeniem, które powiązane jest ze stanem zapalnym ścięgien mięśni prostowników nadgarstka do nadkłykcia bocznego kości ramiennej. Obecnie wiemy, że spowodowany jest on zmianami degeneracyjnymi. Niewielkie urazy i przeciążenia uszkadzają strukturę włókien kolagenowych ścięgien, przy okazji zaburzając ukrwienie okolicy przyczepu. W wyniku tego w miejscach uszkodzeń pojawia się tkanka, która jest znacznie słabsza i szybciej ulega ponownym uszkodzeniom. Przyczyną bólu jest wydzielanie białek i powstawanie nieprawidłowych nerwów oraz naczyń krwionośnych, które tworzą się w procesie degeneracyjnym, a które działają drażniąco na okoliczne tkanki.
Bezpośrednie przyczyny powstawania łokcia tenisisty:
- duże przeciążenia ręki,
- za małe obciążenia ręki, w wyniku czego dochodzi do zaniku mięśni i ścięgien,
- specyficzne ruchy przedramienia i nadgarstka, np. kilkugodzinne skręcanie mebli, wielogodzinna praca przy komputerze,
- nieprawidłowa biomechanika ruchu, np. podczas gry w squasha,
- zapalenie kaletki okolicy stawu ramienno-promieniowego,
- przerost maziówki zachyłka pomiędzy głową kości promieniowej a głową kości ramiennej,
- zwyrodnienie stawu ramienno-promieniowego.
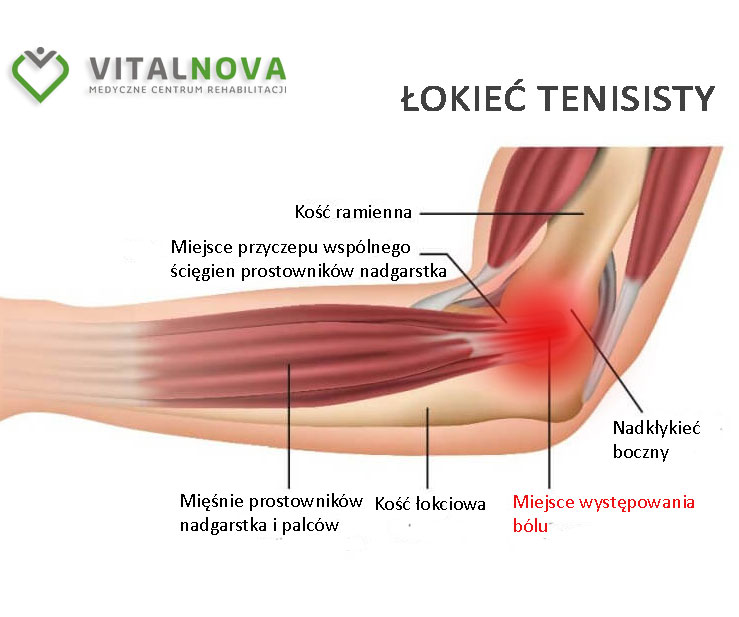
Objawy towarzyszące łokciowi tenisisty
Do najczęściej wymienianych objawów łokcia tenisisty zaliczamy:
- ból łokcia po zewnętrznej stronie stawu, który może promieniować do przedramienia i nadgarstka,
- opuchliznę stawu łokciowego,
- zwiększenie bólu podczas ruchów rotacji zewnętrznej przedramienia, wyprostu nadgarstka (pacjenci często określają go jako spuchnięty i gorący łokieć),
- nasilające się dolegliwości pod wpływem palpacji okolicy nadkłykcia bocznego,
- dużą trudność połączoną wraz osłabieniem mięśni oraz bolesnością przy prostych czynnościach codziennych, takich jak: chwytanie za klamkę, podnoszenie kubka, odkręcanie słoików, podawanie ręki na powitanie oraz przestawianie krzesła.
Należy zwrócić uwagę na to, że podobne objawy może dawać zespół nadkłykcia przyśrodkowego kości ramiennej, potocznie zwany łokciem golfisty. W tym schorzeniu jednak ból łokcia obejmuje jego wewnętrzną (przyśrodkową) stronę i promieniuje aż do IV i V palca dłoni.
Kto jest najbardziej narażony na łokieć tenisisty?
Ze względu na rodzaj wykonywanej pracy kilka grup zawodowych jest najbardziej narażonych na występowanie łokcia tenisisty. Zaliczamy do nich:
- pracownicy biurowi,
- krawcy, szwaczki,
- mechanicy,
- elektrycy,
- informatycy,
- fryzjerzy,
- dentyści,
- fizjoterapeuci,
- stolarze,
- ślusarze,
- sportowcy (tenis, squash, wioślarze),
- muzycy.
Diagnostyka
Dolegliwości bólowe po bocznej stronie stawu łokciowego nie zawsze wskazują na łokieć tenisisty. Bóle imitujące to schorzenie mają często bardzo różne źródło. Pochodzić mogą od odcinka szyjnego kręgosłupa lub górnego otworu klatki piersiowej. Ból może także promieniować z innych struktur miękkich tj. powięź, mięśnie. Skuteczne leczenie oparte jest na dokładnym określeniu źródła problemu, dlatego w tym celu ortopeda lub fizjoterapeuta przeprowadza dokładny wywiad i badanie przedmiotowe. Dopiero na jego podstawie można podjąć decyzję o wskazaniu do badania USG, aby potwierdzić diagnozę i określić wielkość uszkodzenia.
W niektórych przypadkach lekarz może zlecić badanie czynności mięśni w postaci elektromiografii, lub zalecić badanie obrazowe obrazowanie z użyciem rezonansu magnetycznego bądź tomografii komputerowej. Bardzo istotnym elementem diagnostycznym jest palpacja struktur kostnych i mięśniowych, badanie zakresu ruchomości oraz siły. W tym celu bardzo często wykorzystuje się testy funkcjonalne stawu łokciowego, m.in.: test Thomsona, test Cozena, test Milla.
Leczenie
Istotną kwestią w zaplanowaniu leczenia jest ustalenie przyczyny powstawania bólu, ponieważ w każdym przypadku może ono wyglądać zupełnie inaczej. Główną i podstawową zasadą w procesie leczenia jest odpoczynek oraz regeneracja uszkodzonej tkanki. W przypadku kiedy przeciążenia powstają podczas wykonywania aktywności fizycznej lub pracy zawodowej, to należy zmodyfikować te aktywności bądź wprowadzić przerwę, tak aby uszkodzona tkanka miała czas i warunki do gojenia się.
Często stosowaną metodą leczenia, która w szybkim czasie stymuluje komórki uszkodzonego ścięgna do regeneracji jest ostrzyknięcie przez lekarza ortopedę osoczem bogatopłytkowym zawierającym czynniki wzrostu (PRP).
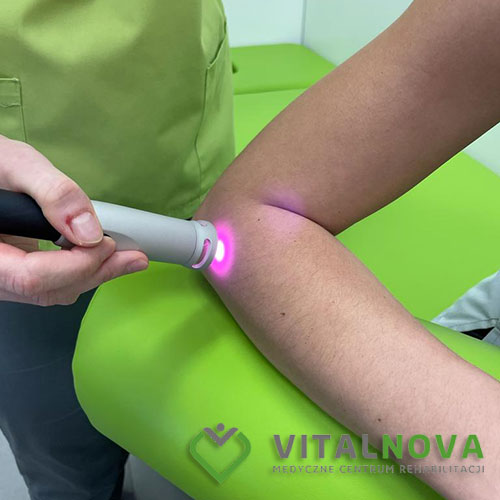
Proces rehabilitacji prowadzony przez fizjoterapeutę skupia się przeważnie na strukturach mięśniowo-powięziowych związanych bezpośrednio z samym łokciem, ale też z miejscami odległymi od miejsca występowania bólu. W przypadku kiedy ból jest wynikiem nieprawidłowej biomechaniki ruchu, ważne jest, aby poprawić technikę ruchu, wzmocnić osłabione mięśnie oraz uelastycznić nadmiernie napięte mięśnie. Zazwyczaj stosowane są masaże, terapia manualna, suche igłowanie oraz zabiegi fizykoterapeutyczne tj.: fala uderzeniowa, ultradźwięki, laser wysokoenergetyczny.
W sytuacji kiedy terapie nie dają zadowalającego efektu lub zmiany są już bardziej zaawansowanym stadium, stosuje się tradycyjną operację, w trakcie której lekarz odcina przyczep i wycina uszkodzoną tkankę wraz z okostną. W wyniku tego następuje osunięcie ścięgna o około pół centymetra. Ręka po zabiegu powinna być unieruchomiona przez okres ok 3 tygodni, zaś do pracy można wrócić dopiero po rehabilitacji.